Venous Thromboembolism
237 จำนวนผู้เข้าชม |

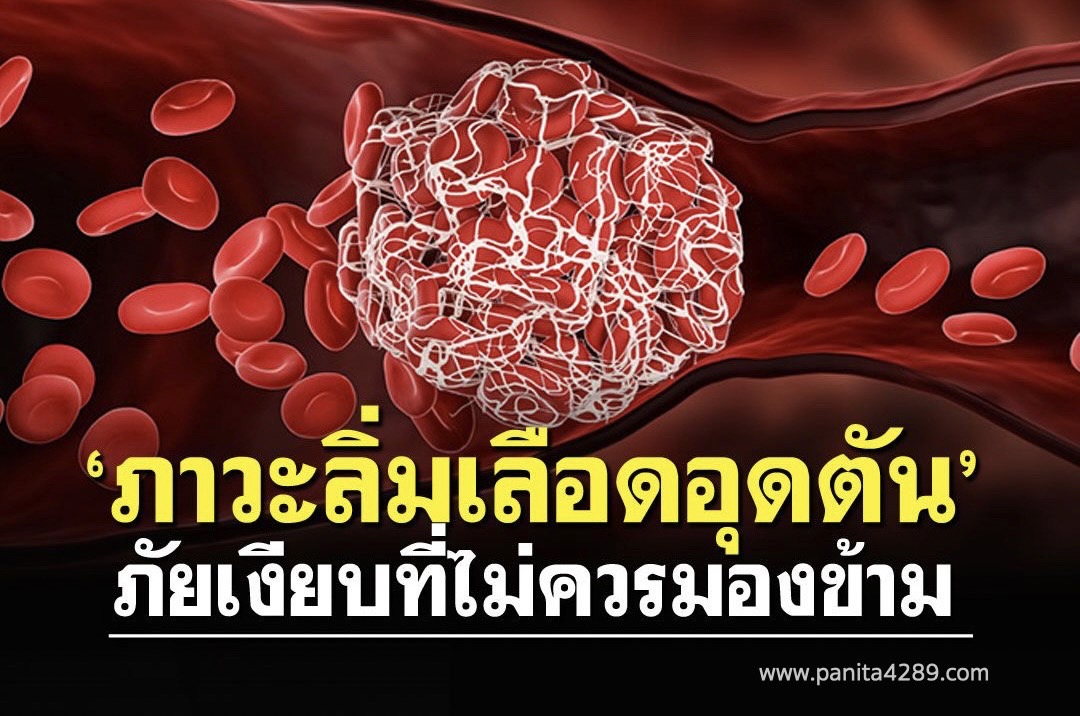
ทั่วโลก พบว่า อัตราป่วย "ภาวะลิ่มเลือดอุดตัน" อยู่ที่ประมาณ 1 ใน 1,000 ราย โดย 1 ใน 4 ของประชากรทั่วโลก เสียชีวิตจากภาวะหลอดเลือดอุดตัน ขณะที่ไทย ช่วง 5 ปีที่ผ่านมา พบผู้ป่วยภาวะลิ่มเลือดอุดตันที่ปอดและหลอดเลือดดำที่ขา เพิ่มขึ้นอย่างต่อเนื่องลิ่มเลือดอุดตัน คืออะไร ? สาเหตุมากจากไหนและควรป้องกันอย่างไรดี
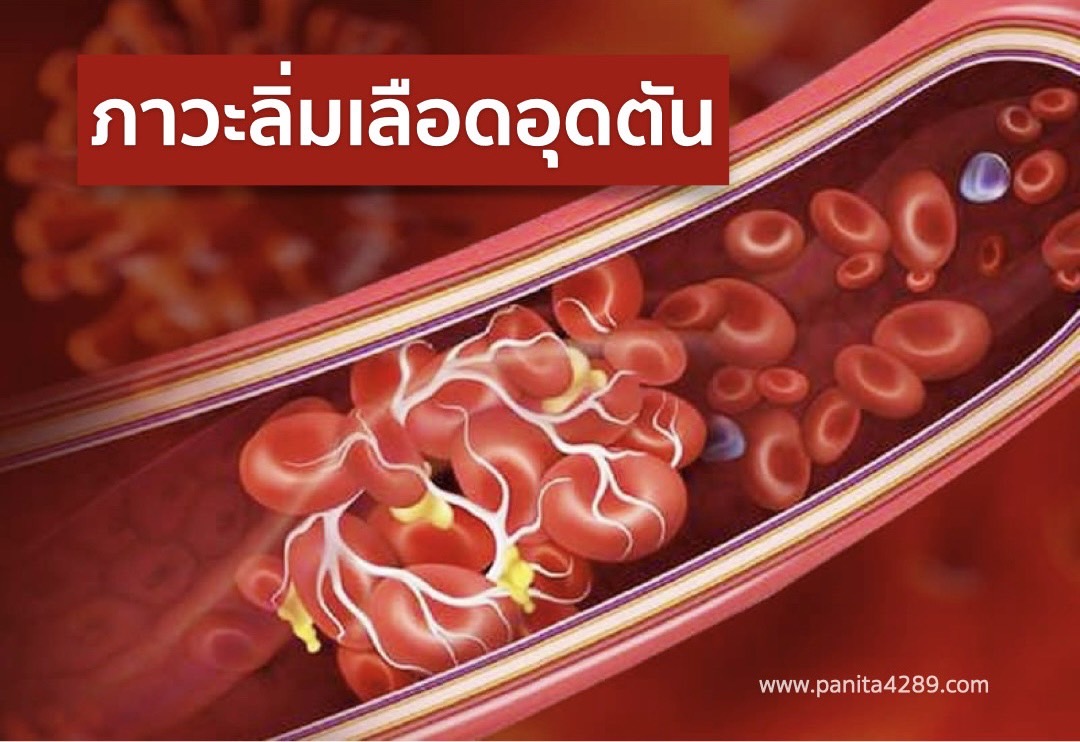
ลักษณะของหลอดเลือดในคนเรานั้นจะเป็นท่อค่ะ โดยส่วนประกอบในหลอดเลือดของคนปกติทั่วไปนั้นก็จะมีเม็ดเลือดแดง เม็ดเลือดขาว เกล็ดเลือดและน้ำเหลืองไหลเวียนอยู่ภายใน ซึ่งในหลอดเลือดนี้ สามารถที่จะเกิดภาวะที่มีลิ่มเลือดได้ โดยส่วนมากมักจะเกิดที่หลอดเลือดดำที่ขาและลิ่มเลือดนั้นก็สามารถเคลื่อนที่จนมาอุดกั้นที่ปอดได้เช่นกันค่ะ
ลิ่มเลือดที่ก่อตัวขึ้น เกิดจากการสารโปรตีนที่ช่วยห้ามการแข็งตัวของเลือดทำงานผิดปกติ เมื่อสารโปรตีนชนิดนี้ทำงานน้อยลง ก็จะทำให้เกิดลิ่มเลือดและเกิดความผิดปกติในการไหลเวียนเลือดด้วย และหากปล่อยทิ้งเอาไว้ก็อาจเป็นอันตรายถึงชีวิตได้ค่ะ
สาเหตุของการเกิดภาวะลิ่มเลือดอุดตัน
การไม่ค่อยได้เคลื่อนไหวร่างกาย เช่น การผ่าตัดที่ต้องนอนนิ่งเป็นเวลานาน
การป่วยด้วยโรคบางชนิด เช่น
- โรคมะเร็ง หรือโรคทางพันธุกรรม
- มีการใส่สายสวนที่หลอดเลือด
- เส้นเลือดได้รับบาดเจ็บ
- จากการใช้ยาบางชนิด
- จากอายุที่มากขึ้น
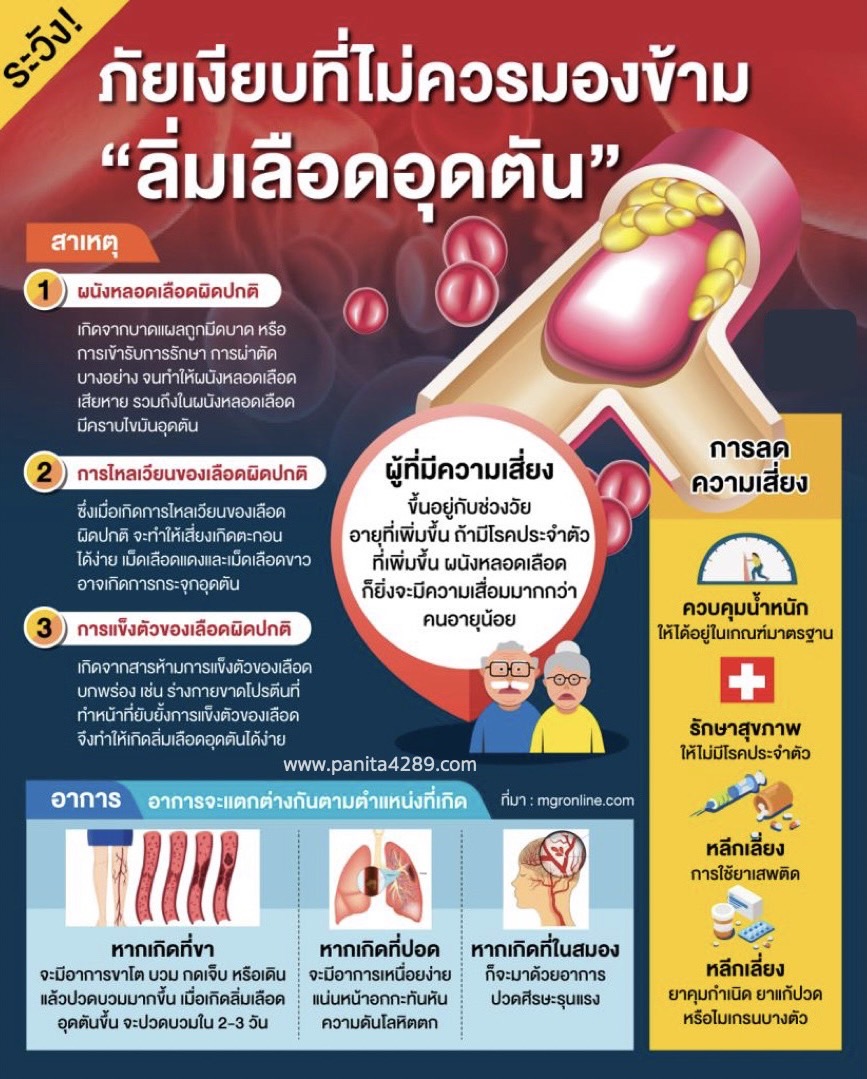
อาการของภาวะลิ่มเลือดอุดตัน
อาการของภาวะลิ่มเลือดอุดตันอาจจะแตกต่างกันไปตามลักษณะของตำแหน่งที่เกิด แต่เราก็สามารถสังเกตอาการของตัวเองได้ดังนี้
1. ขาโต ขาบวม หรือ แขนโต แขนบวม กดแล้วเจ็บหรือเดินแล้วจะรู้สึกปวด สีผิวเปลี่ยนเป็นสีแดง ซีดหรือเขียวช้ำ อาการนี้อาจจะมาจากลิ่มเลือดอุดตันที่หลอดเลือดดำ
2. เหนื่อยง่าย เหนื่อยหอบ แน่นหน้าอก ไอ หัวใจเต้นเร็วและเต้นไม่สม่ำเสมอ วิงเวียนศรีษะ มึนหัว ความดันโลหิตตก อาการนี้อาจจะมาจากภาวะลิ่มเลือดอุดตันที่ปอด
3. ชา อ่อนแรงที่ใบหน้า หรือบริเวณครึ่งซีกของร่างกาย ปากเบี้ยว พูดไม่ชัด น้ำลายไหล กลืนลำบาก ปวดศรีษะ มึนหัว เวียนหัว ตามัว มองไม่ชัดหรือตาบอดข้างเดียว เดินเซ ทรงตัวลำบาก อาการนี้อาจจะมาจากโรคหลอดเลือดสมองหรือโรคลิ่มเลือดอุดตันที่สมองค่ะ
“ภาวะลิ่มเลือดอุดตันในหลอดเลือดดำ” หรือ “Venous
Thromboembolism”(VTE) เป็นภัยเงียบที่น้อยคนจะรู้จักและเข้าใจถึงอันตราย ทั้งที่อุบัติการณ์ของการเกิดภาวะลิ่มเลือดอุดตันมีมากขึ้นเรื่อย ๆ ข้อมูลจากทั่วโลก พบว่า อัตราผู้ป่วยที่มีภาวะลิ่มเลือดอุดตัน อยู่ที่ประมาณ 1 ใน 1,000 ราย โดย 1 ใน 4 ของประชากรทั่วโลก เสียชีวิตจากภาวะหลอดเลือดอุดตัน
ภาวะลิ่มเลือดอุดตัน แนวโน้มเพิ่มอย่างต่อเนื่อง
สำหรับสถานการณ์ในไทย ข้อมูลจากสำนักงานสถิติแห่งชาติ ได้มีการสำรวจผู้ป่วยใน ระหว่างปี 2559- 2563 พบว่า ในช่วง 5 ปีที่ผ่านมา มีผู้ป่วยภาวะลิ่มเลือดอุดตันในปอด หรือ Pulmonary Embolism(PE) เพิ่มขึ้นเกือบ 2 เท่า ขณะที่ภาวะลิ่มเลือดอุดตันในหลอดเลือดดำที่ขาเพิ่มขึ้น 1.3 เท่า และมีแนวโน้มเพิ่มขึ้นอย่างต่อเนื่อง
ซึ่ง "ภาวะลิ่มเลือดอุดตันในหลอดเลือดดำ" ถือเป็นภัยเงียบที่แฝงอยู่ โดยเฉพาะในกลุ่มเสี่ยง อาทิ ผู้ที่เป็นโรคมะเร็ง โรคติดเชื้อ โรคเบาหวาน โรคอ้วน รวมถึงพฤติกรรมการใช้ชีวิต เช่น สูบบุหรี่จัด ดื่มแอลกอฮอล์ ชอบกินของทอด ล้วนเป็นปัจจัยเร่งที่ทำให้เกิดโรคลิ่มเลือดอุดตันในหลอดเลือดดำทั้งสิ้น และอาจอันตรายถึงชีวิต
ศ. นพ. พันธุ์เทพ อังชัยสุขศิริ สาขาวิชาอายุรศาสตร์โรคเลือด ภาควิชาอายุรศาสตร์ คณะแพทยศาสตร์โรงพยาบาลรามาธิบดี มหาวิทยาลัยมหิดล กล่าวว่า “ภาวะลิ่มเลือดอุดตันในหลอดเลือดดำ เป็นโรคที่พบผู้ป่วยเพิ่มมากขึ้น แต่มีคนรู้จักเพียง20% ซึ่งภาวะลิ่มเลือดอุดตันที่หลอดเลือดดำมักจะเกิดขึ้นที่ขาและที่ปอด โดยลิ่มเลือดจะเริ่มก่อตัวและทำให้เกิดภาวะลิ่มเลือดอุดตันในหลอดเลือดดำลึกของร่างกาย หรือDeep Vein Thrombosis(DVT) เกิดที่ขาเป็นส่วนใหญ่ และอาจหลุดเข้าไปยังปอด เรียกว่าภาวะลิ่มเลือดอุดตันในปอด หรือ Pulmonary Embolism(PE)
"ทำให้มีอาการหายใจลำบาก เจ็บหน้าอก ไอเป็นเลือด ซึ่งบางรายอาจถึงขั้นเสียชีวิตเฉียบพลัน โดยผู้ป่วยส่วนใหญ่ที่มีภาวะลิ่มเลือดอุดตันในหลอดเลือดดำ มักจะไม่ทราบว่าตนเองเป็น มากถึง 80% ของผู้ป่วยไม่แสดงอาการ และผู้ป่วยที่แสดงอาการมักจะมีลิ่มเลือดอุดตันขนาดใหญ่แล้ว จึงมีจำนวนผู้เสียชีวิตจากโรคนี้เป็นจำนวนมาก ดังนั้น การรณรงค์ สร้างความตระหนักรู้ให้แก่ประชาชน เพื่อให้เกิดความเข้าใจที่ถูกต้อง สามารถป้องกันตนเองจากโรคนี้จึงมีความสำคัญอย่างมาก”
กลุ่มเสี่ยงที่อาจมีภาวะลิ่มเลือดอุดตันได้นั้น ส่วนใหญ่อยู่ในกลุ่มโรคไม่ติดต่อเรื้อรังหรือNCDs อย่างโรคเบาหวาน โรคความดันโลหิตสูง โรคอ้วน รวมถึงผู้ป่วยโรคมะเร็ง กลุ่มที่สูบบุหรี่จัด กลุ่มที่มีพฤติกรรมเนือยๆ นิ่งๆ ไม่ค่อยขยับร่างกาย รวมถึงผู้สูงอายุสำหรับปัจจัยเสี่ยงอื่น ๆ ได้แก่ การนอนโรงพยาบาลเป็นเวลานาน การผ่าตัด พันธุกรรม การใช้ฮอร์โมนหรือยาคุมกำเนิด เนื่องจากสาเหตุหลัก ๆ 3ประการของภาวะนี้ คือ
1.เลือดไหลเวียนช้า เช่น การนั่งหรือนอนอยู่เฉย ๆ เป็นเวลานาน
2.การบาดเจ็บของหลอดเลือด เช่น กลุ่มนักกีฬาที่ออกกำลังกายหนัก ๆ จนเกิดการบาดเจ็บของหลอดเลือด
3.การแข็งตัวของเลือด หรือภาวะทางพันธุกรรม ที่ร่างกายบกพร่องการสร้างโปรตีนที่ทำหน้าที่ยับยั้งการแข็งตัวของเลือด ทำให้เกิดลิ่มเลือดอุดตันได้ง่าย เป็นต้น
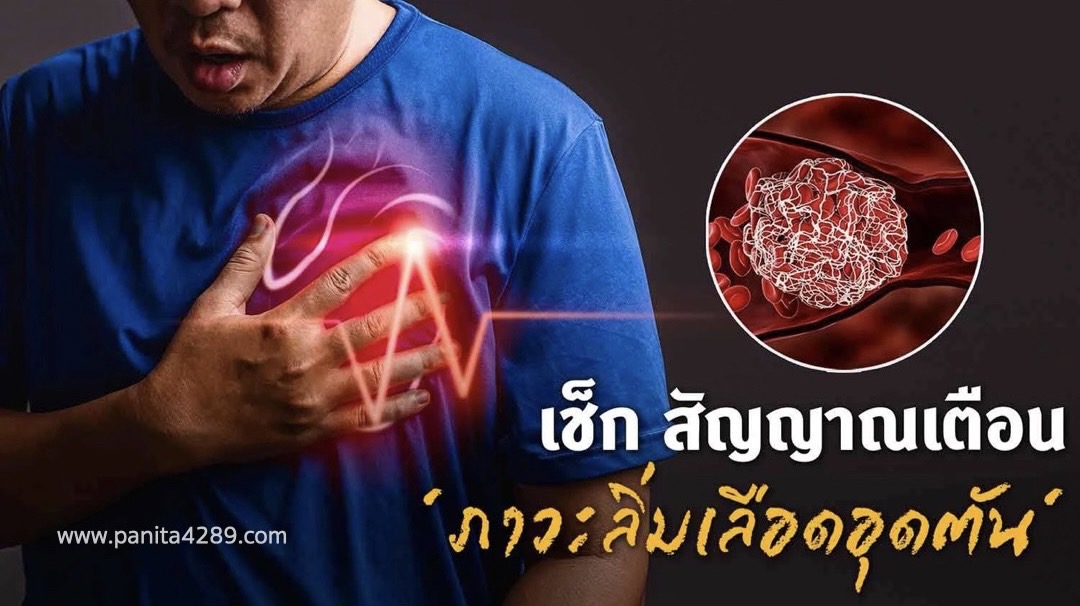
เช็กสัญญาณเตือนภาวะลิ่มเลือดอุดตัน
อาการของ ภาวะลิ่มเลือดอุดตัน ไม่ได้มีความจำเพาะเจาะจง อาการที่แสดงออกจึงหลากหลาย เช่น ผู้ป่วยภาวะลิ่มเลือดอุดตันในหลอดเลือดดำที่ขาจะมีอาการปวดขา ขาบวม ผิวหนังที่ขาเปลี่ยนสีไปจากเดิมผู้ป่วยส่วนใหญ่เมื่อเห็นอาการจะไปหาแพทย์โรคผิวหนัง หรือแพทย์กระดูกเป็นหลัก ดังนั้น หากมีอาการเหล่านี้ อยากให้ผู้ป่วยขอให้มีการตรวจร่างกาย ตรวจวินิจฉัยภาวะลิ่มเลือดอุดตันที่ขาร่วมด้วย
ส่วนในกรณีที่เกิดภาวะลิ่มเลือดอุดตันในหลอดเลือดดำที่ปอด ผู้ป่วยจะมีอาการใจสั่น เหนื่อยง่าย เจ็บหน้าอก หัวใจเต้นเร็ว หน้ามืดหรืออาจหมดสติ ไอเป็นเลือด ซึ่งอาการดังกล่าว ผู้ป่วยมักจะคิดว่าเป็นโรคอื่น ๆ ได้ หรือในกลุ่มผู้ป่วยที่ไม่แสดงอาการ อาจจะเกิดได้ในกลุ่มที่ทานยาคุมกำเนิด เนื่องจากเลือดจะแข็งตัวง่ายขึ้น แล้วมีการเดินทางไกลนั่งเครื่องบินหรือนั่งรถนาน ๆ ร่วมด้วย หรือในผู้ป่วยโรคมะเร็ง หรือกลุ่มที่มีการแข็งตัวของเลือดง่ายกว่าปกติ รวมถึงภาวะพันธุกรรม ซึ่งหากมีคนในครอบครัวมีประวัติ ก็มีความเสี่ยงที่จะเป็นภาวะลิ่มเลือดอุดตันได้เช่นเดียวกัน
แม้อาการดังกล่าวอาจไม่ได้บ่งชี้ถึงภาวะลิ่มเลือดอุดตันเสมอไป ผู้ป่วยและบุคลากรทางการแพทย์ควรตระหนักรู้ถึงการมีอยู่ของภาวะนี้ และทำการประเมินผู้ป่วยในทันที เช่น ควรให้ยาป้องกันในผู้ป่วยบางกลุ่มที่มีความเสี่ยงที่จะเกิดภาวะลิ่มเลือดอุดตันในหลอดเลือดดำขณะที่รักษาตัวอยู่ในโรงพยาบาลหรือไม่ สิ่งสำคัญคือภาวะลิ่มเลือดอุดตันในหลอดเลือดดำ หากได้รับการวินิจฉัยตั้งแต่เริ่มแรกและมีการรักษาให้เหมาะสมในช่วง 3-6 เดือนแรก จะสามารถป้องกันความเสี่ยงและรักษาให้หายขาดได้
“ทุกคนควรต้องตระหนักรู้ ถึงภาวะลิ่มเลือดอุดตันให้มากขึ้น เพื่อการวินิจฉัยได้รวดเร็วและรักษาชีวิตของผู้ป่วยได้ ซึ่งการป้องกันและการรักษาในปัจจุบัน จะมีตั้งแต่การปรับเปลี่ยนพฤติกรรม ทานยา ฉีดยาหรือใส่ถุงน่อง ใช้เครื่องบีบนวด
การป้องกันตนในเบื้องต้นจาก “ภาวะลิ่มเลือดอุดตันในหลอดเลือดดำ” สามารถทำได้โดย
- หลีกเลี่ยงปัจจัยเสี่ยง
- ดูแลสุขภาพให้ห่างไกลจากการมีโรคประจำตัว
- หมั่นขยับร่างกาย ออกกำลังกาย และไม่ควรอยู่ในท่าเดิม ๆ เป็นเวลานาน
- ควรเปลี่ยนอิริยาบถบ่อย ๆ
- ดื่มน้ำสะอาดอย่างเพียงพอ
- งดเครื่องดื่มแอลกอฮอล์ งดสูบบุหรี่
- ควบคุมน้ำหนักตัวให้อยู่เกณฑ์มาตรฐาน
- ควรเข้ารับการตรวจสุขภาพประจำปี
- รวมถึงตรวจเช็กความผิดปกติของหัวใจ
วิธีป้องกันภาวะลิ่มเลือดอุดตัน
- ออกกำลังกาย และไม่ควรอยู่ในท่าเดิมนานเกินไป ควรเปลี่ยนอิริยาบถบ่อยๆ
- ดื่มน้ำมากๆ เพื่อป้องกันไม่ให้ร่างกายขาดน้ำ เพราะการขาดน้ำจะทำให้เลือดจับตัวกันและก่อเป็นลิ่มเลือดได้
- งดเครื่องดื่มแอลกอฮอล์ เพราะเครื่องดื่มแอลกอฮอล์ทำให้ร่างกายขับน้ำออกมามาก
- งดบุหรี่
- กินยาต้านการแข็งตัวของเลือดตามที่แพทย์แนะนำอย่างเคร่งครัด
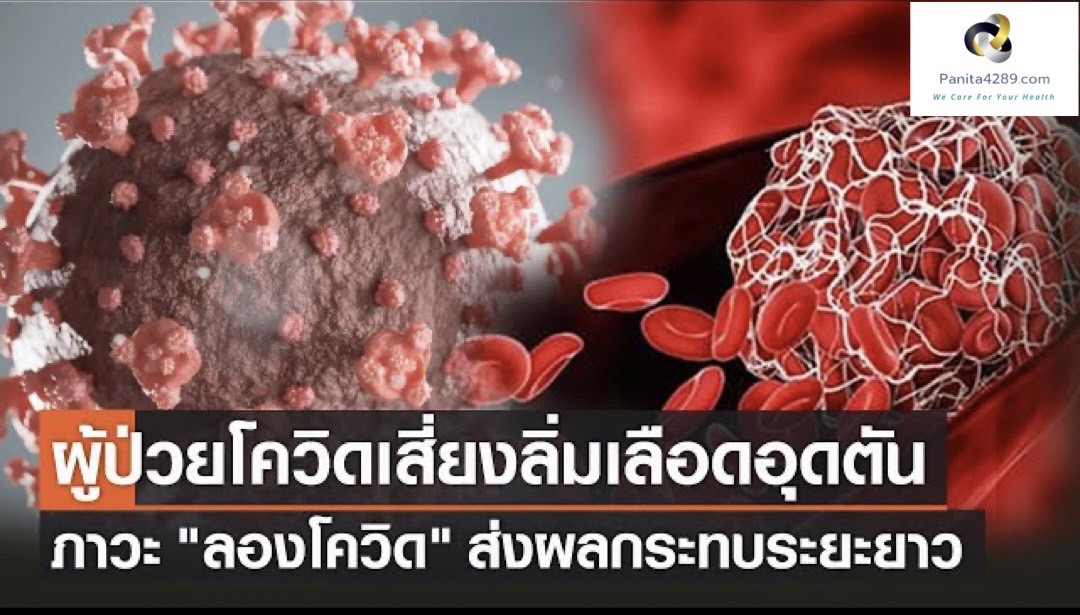
ติดโควิด เสี่ยงลิ่มเลือดอุดตันสูง ควรดูแลหลอดเลือดทันทีหลังหายป่วย
ลิ่มเลือดอุดตัน เป็นภาวะแทรกซ้อนจากการติดเชื้อโควิดอีกอย่างหนึ่งที่ไม่ควรชะล่าใจ จากการศึกษายืนยันว่า COVID-19 ไม่ว่าจะรุนแรงหรือไม่ก็ตาม ล้วนเพิ่มความเสี่ยงของการเกิดลิ่มเลือดอุดตันในหลอดเลือดดำ นั่นหมายความว่า หากผู้ที่ติดเชื้อโควิดเป็นผู้สูงอายุ มีพื้นฐานของหลอดเลือดตีบอยู่บ้างแล้ว หรือระบบการไหลเวียนของเลือดไม่ดี โดยเฉพาะผู้ที่มีภาวะไขมันสูง เป็นโรคเบาหวานหรือเป็นโรคความดันโลหิตสูง ภาวะลิ่มเลือดอุดตันซึ่งเกิดจากการติดเชื้อโควิดนั้นก็จะยิ่งซ้ำเติมผู้ป่วยกลุ่มนี้ให้หนักเข้าไปอีก
การวิจัยล่าสุดของสหราชอาณาจักร แสดงให้เห็นว่า การติดเชื้อโควิด จะเพิ่มโอกาสในการเกิดลิ่มเลือด เสี่ยงหลอดเลือดอุดตันและโรคอื่นๆ ผู้เชี่ยวชาญกล่าวว่า มันเป็นเรื่องยากที่จะหลีกเลี่ยงการระบาดนี้ เว้นแต่จะพัฒนาวิธีหยุดการแพร่ระบาดของไวรัสและการกลายพันธุ์อย่างต่อเนื่อง
ตามรายงาน BNN Bloomberg ของ Queen Mary, University of London (มหาวิทยาลัยลอนดอน) การศึกษาล่าสุดจากกลุ่มตัวอย่าง 54,000 คนพบว่าผู้ติดเชื้อโควิดจะเพิ่มความเสี่ยงของการเกิดลิ่มเลือด โดยพบลิ่มเลือดในเส้นเลือดไหลเวียนไปยังหัวใจ ปอด และส่วนอื่นๆ ของร่างกาย ซึ่งเป็นการเพิ่มความเสี่ยงต่อโรคหัวใจและหลอดเลือด
ผลการศึกษาพบว่า ความเสี่ยงเป็นลิ่มเลือดอุดตันในหลอดเลือดดำในผู้ป่วยโควิด จะสูงกว่าผู้ที่ไม่เคยติดเชื้อโควิด 2.7 เท่า ทั้งโอกาสเสียชีวิตจะมากกว่าผู้ที่ไม่เคยเป็นโควิดถึง 10 เท่า นักวิจัยตั้งข้อสังเกตว่าโอกาสสูงสุดของความเสี่ยงที่เพิ่มขึ้นจะเกิดขึ้นใน 30 วันแรกหลังการติดเชื้อโควิด แต่อาจขยายเวลาออกไปได้อีก
นอกจากนี้ ผู้ป่วยที่เข้ารับการรักษาในโรงพยาบาลด้วยโรคโควิดขั้นรุนแรง เมื่อเทียบกับผู้ที่ไม่เคยติดเชื้อโควิด มีความเสี่ยงดังนี้
- ความเสี่ยงสูงที่จะเป็นลิ่มเลือดอุดตันในหลอดเลือดดำถึง 28 เท่า
- ความเสี่ยงต่อภาวะหัวใจล้มเหลว 22 เท่า
- ความเสี่ยงต่อโรคหลอดเลือดสมองเพิ่มขึ้น 18 เท่า
- ความเสี่ยงต่อการเสียชีวิตเพิ่มขึ้น 118 เท่า
หมอธีระวัฒน์ เผย “ภาวะลองวัคซีน mRNA” ทำพิษหลังฉีด เจอโรคหัวจรดเท้า “ไม่สู้งาน-ความจำเสีย” ขอ สธ. ศึกษาข้อมูลก่อนให้ปชช.ฉีด
ศ.นพ.ธีระวัฒน์ เหมะจุฑา หัวหน้าศูนย์วิทยาศาสตร์สุขภาพโรคอุบัติใหม่ คณะแพทยศาสตร์ จุฬาลงกรณ์มหาวิทยาลัย ให้สัมภาษณ์ถึงการลงนามความร่วมมือทางด้านวิชาการและการวิจัยร่วมกับระหว่างศูนย์วิทยาศาสตร์สุขภาพโรคอุบัติใหม่ คณะแพทยศาสตร์ จุฬาฯ และวิทยาลัยการแพทย์แผนตะวันออก มหาวิทยาลัยรังสิต ว่า ขอเรียนว่าความร่วมมือดังกล่าวนี้ ไม่ได้เป็นการต่อต้านวัคซีนใดๆ ทั้งสิ้น มีวัตถุประสงค์เพื่อให้ข้อมูลทางวิชาการเชิงสร้างสรรค์ให้ประชาชนทราบข้อมูลจริงถึงผลกระทบจากการรับวัคซีนป้องกันโควิด-19 โดยเฉพาะวัคซีนชนิด mRNA เนื่องจากข้อมูลที่เกิดขึ้นขณะนี้ พบว่าผู้ป่วยที่ไปพบแพทย์เริ่มพบกลุ่มอาการต่างๆ ที่รักษายาก ทั้งหัวจรดเท้า ทั้งที่ผู้ป่วยไม่ได้มีโรคประจำตัว เช่น อาการเหนื่อย นอนไม่หลับ สู้งานไม่ได้ ใจเต้นเร็ว ตื่นแล้วหัวใจเต้นเร็ว มีผื่น ผมร่วง เกิดตุ่มตามผิวหนัง นอกจากนั้น ยังพบโรคไม่ค่อยเจอบ่อยในผู้ที่มีอายุน้อย 20-30 ปี เช่น เริม งูสวัด ซึ่งเป็นโรคที่เกิดจากระบบภูมิคุ้มกันในร่างกายอ่อนแอ ทั้งหมดนี้ เป็นความผิดปกติจากที่ทางการแพทย์เคยเจอ
“โดยเฉพาะกลุ่มผู้ป่วยที่มีอาการอยู่แล้ว ก็เป็นมากขึ้น หรือกลุ่มที่ควบคุมอาการได้ดีแล้วกลับพบว่ามีอาการพัฒนาเร็วขึ้นหลังจากรับวัคซีนมา เช่น สมองเสื่อม โรคพาร์กินสัน และมีการเกิดโรคใหม่ขึ้น เช่น โรคสมองอักเสบ โรคเส้นเอ็นเนื้อเยื่อพังพืดอักเสบ และยังมีปัญหาด้านความจำ สติปัญญา เป็นต้น ” ศ.นพ.ธีระวัฒน์ กล่าว
ศ.นพ.ธีระวัฒน์ กล่าวต่อไปว่า อาการต่างๆ ที่เกิดขึ้นหลังรับวัคซีนนั้น เรียกว่า “ลองวัคซีน” ซึ่งขณะนี้จะพุ่งเป้าไปไปที่วัคซีนชนิด mRNA ที่มีการใช้อนุภาคไขมันเป็นส่วนผสมในวัคซีน โดยทางบริษัทผู้ผลิตแจ้งข้อมูลว่า อนุภาคไขมันดังกล่าวจะอยู่ในกล้ามเนื้อต้นแขนที่ฉีดวัคซีนเพียง 2-3 วัน แต่เมื่อมาดูข้อมูลจริง กลับพบว่า อนุภาคไขมันอยู่ในร่างกายได้เป็นเดือน นอกจากนั้น ยังสามารถแทรกซึมเข้าไปในเซลล์เนื้อเยื่อตามอวัยวะต่างๆ เพื่อรอสร้างโปรตีนหนามขึ้นที่ผิวเซลล์ ทำให้ร่างกายเรามองเห็นไวรัสได้ ซึ่งตรงนี้เองทำให้เกิดการอักเสบในร่างกาย ซึ่งเหมือนการติดเชื้อโควิด-19 ใหม่
“ภาวะลองวัคซีนมี 3 ระยะ แต่ย้ำว่า ไม่ได้เกิดขึ้นกับทุกคน โดยระยะแรก เกิดหลังรับวัคซีน 2-3 วัน เช่น ลิ่มเลือดอุดตัน หรือลอยไปอุดเส้นเลือดในปอด หัวใจหยุดเต้น ระยะกลาง เกิดขึ้นในช่วง 3 เดือน ที่จะเป็นอาการต่างๆ ที่กล่าวมาข้างต้น โดยอาการเหล่านั้น จะทอดยาวไปจนถึงระยะปลาย ที่เกิดขึ้นหลัง 3 เดือนหลังรับวัคซีน ซึ่งอาการทุกอย่างจะเหมือนอาการลองโควิด-19 ทุกประการ ตรงนี้เอง สามารถอธิบายได้ชัดเจนว่า วัคซีนชนิด mRNA ที่เราได้รับนั้น มีโปรตีนหนาม หรือ สไปก์ (spike protein) ที่ทำร้ายมนุษย์ได้เหมือนกับที่ไวรัสทำ ดังนั้น การใช้โปรตีนหนามมาทำวัคซีน แทนที่จะสร้างภูมิคุ้มกัน กลับมีการเบี่ยงเบนให้เป็นการอักเสบของร่างกาย คล้ายกับการติดเชื้อโควิด-19” ศ.นพ.ธีระวัฒน์ กล่าว
ศ.นพ.ธีระวัฒน์ กล่าวว่า สิ่งที่ตนได้ทำความร่วมมือกับ นายปานเทพ พัวพงษ์พันธ์ คณบดีวิทยาลัยการแพทย์แผนตะวันออก มหาวิทยาลัยรังสิต เพื่อศึกษาเรื่องสมุนไพรไทยที่ถูกต้องตามกฎหมาย ในการนำมารักษาภาวะลองวัคซีน และลองโควิด-19 เพราะยาแผนปัจจุบันเอาไม่อยู่ จึงจำเป็นต้องมีการศึกษาในสมุนไพรไทย เพื่อให้เกิดการใช้ทรัพยากร และไม่ให้มีการด้อยค่าสมุนไพรไทย ทั้งนี้ ตนอยากแนะนำให้กระทรวงสาธารณสุข (สธ.) วิเคราะห์ข้อมูลในการใช้วัคซีนชนิด mRNA ดูว่า เกิดผลกระทบอย่างไรในคนไทย ก่อนที่จะมีการแนะนำให้ฉีดในทุก 6 เดือน หรือ 1 ปี เนื่องจากทั่วโลกต่างศึกษาเรื่องนี้กัน และประเมินว่า การรับวัคซีน mRNA นั้น มีความเกี่ยวข้องการการเสียชีวิตของประชาชนที่สูงขึ้นโดยไม่สามารถอธิบายสาเหตุของโรคได้
“ข้อมูลทางการแพทย์ที่ออกมาในปี 2023 ยืนยันได้ว่า วัคซีน mRNA รุ่นเก่าหรือใหม่นั้น แท้จริงแล้ว สามารถสร้างภูมิคุ้มกันในน้ำเหลืองได้เพียง 3 เดือน แล้วหลังจากนั้น ภูมิคุ้มกันจะหายไป แล้วจะมีการติดเชื้อเพิ่มขึ้น ส่วนความเชื่อว่า ฉีดแล้วจะลดการเสียชีวิตหรืออาการรุนแรงได้นั้น ก็มีการศึกษาเปรียบเทียบระหว่างผู้ที่รับวัคซีน mRNA หลัง 3 เดือน กับคนที่ไม่เคยรับวัคซีน หรือรับวัคซีนมาเพียง 2 เข็ม พบว่า อาการรุนแรงเท่ากัน ดังนั้น การฉีดวัคซีนกลับเอื้อให้มีการติดเชื้อมากขึ้น นอกจากนั้น การรับวัคซีนบ่อยๆ ทำให้ T-Cell ในร่างกายมนุษย์ ที่มีหน้าที่สร้างภูมิคุ้มกันต่อสู้กับเชื้อโรคต่างๆ กลับอ่อนแอลงด้วย ซึ่งจะทำให้มีการติดเชื้อโรคอื่นๆ ง่ายขึ้นด้วย” ศ.นพ.ธีระวัฒน์ กล่าว
ผู้สื่อข่าวถามย้ำว่า เป็นการประเมินเจาะจงเฉพาะวัคซีน mRNA หรือไม่ หรือวัคซีนชนิดอื่นๆ ด้วย ศ.นพ.ธีระวัฒน์ กล่าวว่า วัคซีน mRNA เป็นที่จับตามาก แต่วัคซีนอื่น เช่น ชนิดเชื้อตาย อนุภาคไขมันจะอยู่ในตำแหน่งที่ฉีดเท่านั้น ไม่สามารถแทรกซึมเข้าไปร่างกายได้ ซึ่งต่างจากชนิด mRNA ที่เข้าไปในทุกระบบของร่างกาย ส่วนชนิดไวรัลเวกเตอร์ หลายประเทศเลิกฉีดแล้ว เพราะเกิดผลระยะสั้น และระยะกลาง คือ มีภาวะเส้นเลือดอุดตันและเส้นเลือดแตก ดังนั้น การฉีดวัคซีนจำเป็นต้องมีการชั่งน้ำหนักถึงผลกระทบเหล่านี้ด้วย






